Les techniques d’imagerie du sein
La mamographie, examen de référence pour le dépistage.
La tomosynthèse, pour obtenir des coupes qui permettent d’analyser le sein tranche par tranche.
L’échographie, est indiquée pour préciser certaines images inhabituelles en mammographie.
L’IRM, pour le suivi de patientes opérées et le dépistages des femmes jeunes ayant un facteur de risque accru.
- 1
La mamographie
La mammographie reste aujourd’hui l’examen de référence en terme de dépistage du cancer du sein.
C’est un examen qui fait appel à des rayons X, ce qui le contre-indique chez la femme susceptible d’être enceinte, même si la dose de rayonnement est faible. Tout l’enjeu de la mammographie est de déceler les anomalies avant même qu’elles ne soient palpables, notamment dans le cadre du dépistage des cancers du sein.
Pourquoi réaliser une mammographie ?
Elle est préconisée pour de nombreuses raisons, parmi lesquelles :
- Dépistage du cancer du sein
- Surveillance du cancer du sein
- Surveillance de microcalcifications
- Sein inflammatoire
- Masse palpable du sein
- Écoulement sanguin
- Gynécomastie
- Bilan avant pose de prothèses mammaires
- Contrôle de prothèses mammaires
Quelles femmes sont concernées par cet examen ?
Les patientes concernées par la mammographie sont généralement les suivantes :
- Toute femme de plus de 40 ans (à raison d’une mammographie tous les 2 à 3 ans)
- Toute femme ayant eu des antécédents familiaux de cancer du sein
- Toute femme qui aurait remarqué une anomalie mammaire (douleurs, écoulements, rougeurs, grosseur dans le sein)
- Toute femme souhaitant procéder par la suite à une chirurgie plastique mammaire
On ne procède généralement pas à une mammographie avant 30 ans. Avant cet âge, on recommande généralement une échographie mammaire.
La mammographie nécessite-t-elle une préparation particulière ?
Une mammographie avec ou sans échographie du sein ne nécessite pas de préparation particulière mais il est préférable de réaliser la mammographie en première partie de cycle. En effet, la compression du sein dans le mammographe est alors moins douloureuse et les résultats sont plus faciles à observer. Il faut également éviter d’appliquer une crème de soins cutanée ou tout type de lotion avant une mammographie pour éviter de créer des images parasites.
Comment se déroule l’examen ?
Les seins vont être tour à tour comprimés dans l’appareil à l’aide d’une palette de compression afin de bien étaler la glande. Le degré de compression est contrôlé afin que l’examen reste confortable. Il faut toutefois éviter de réaliser cet examen si les seins sont douloureux et attendre un moment plus propice.
En favorisant l’étalement des tissus, on offre une meilleure visibilité au radiologue pour l’analyse, tout en diminuant la dose de rayons X émis.Un examen standard comprend 4 incidences (2 par sein) mais d’autres clichés peuvent être nécessaires pour dégager une zone glandulaire occulte ou pour préciser une image. Cela ne veut pas dire qu’il y a un cancer.
Au terme de cet examen, les clichés sont interprétés par le radiologue, aidé par l’examen clinique et les anciens bilans. Il est donc important de lui apporter vos anciens examens car une lésion bénigne peut être considérée comme suspecte sur le dernier examen si le radiologue ne sait pas qu’elle est ancienne et stable sur les précédents bilans.
Cet examen présente-t-il des risques ?
Toutes nos mammographies sont numérisées, avec la technique de capteur plan, selon un procédé très récent et agréé par la campagne de dépistage du cancer du sein. Cette nouvelle technique de numérisation des images de mammographie permet de réduire significativement les doses de rayons X.
Hormis l’inconfort produit par la compression du sein lors de la mammographie, l’examen ne présente aucun risque.Les résultats
 Le médecin analyse les clichés et les compare aux précédents examens.
Le médecin analyse les clichés et les compare aux précédents examens.
Il est très important de ramener les anciens clichés.
Les clichés sont, dorénavant, archivés sur un serveur permettant la relecture et favorisant l’étude comparative.
Les résultats vous sont communiqués par le médecin.Dans le cadre du dépistage organisé, avec convocation systématique tous les deux ans pour les femmes entre 50 et 74 ans, les clichés et le compte rendu sont envoyés au centre de dépistage pour une deuxième lecture, et vous sont renvoyés par la poste dans un délai de 3 semaines.
Si le deuxième lecteur retient une anomalie, vous serez reconvoquée par le centre où vous avez passé l’examen initial. Ceci ne veut pas dire qu’il y a un forcément un cancer.Dans le cadre du dépistage individuel, prescrit par votre médecin traitant ou votre gynécologue, vous repartirez avec l’ensemble des résultats.
- Il existe des situations particulières pouvant nécessiter un avis complémentaire en réunion de concertation pour définir la conduite à tenir, notamment en cas de microcalcifications, ce qui peut conduire à une macrobiopsie.
- Certains nodules seront analysés par une microbiopsie, pour en définir la nature.
- A la fin du résultat l’examen sera classé selon le système BI-RADS, qui détermine le suivi.
BI-RADS 1 : Mammographie normale : prochain examen dans 2 ans en l’absence de signe clinique (anomalie à la palpation, rougeur, ou saignement).
BI-RADS 2 : Constatations bénignes : prochain examen dans 2 ans en l’absence de signe clinique.
BI-RADS 3 : Anomalie probablement bénignes (> 98%) : contrôle rapproché à 4 ou 6 mois, puis à 1 an, pendant au moins 2 ans.
BI-RADS 4 : Anomalie suspecte (le risque de cancer varie de 10 à 50%) : vérification histologique par prélèvement nécessaire.
BI-RADS 5 : Haute probabilité de cancer : vérification histologique par prélèvement nécessaire.
- 2
La Tomosynthèse
Principe
La tomosynthèse, comme la mammographie, fait appel à une source de rayons X, mais contrairement à elle, où il y a une acquisition ponctuelle (photographie), la tomosynthèse va réaliser une acquisition dynamique de plusieurs secondes pendant lesquelles le tube de rayons X va se déplacer pour balayer le sein (comme une vidéo).
La résultante va être l’acquisition, non plus d’une image en deux dimensions, mais d’un volume que l’on pourra reconstruire en coupes tous les millimètres. On obtient ainsi, comme dans le cas d’un scanner, des coupes qui permettent d’analyser le sein tranche par tranche.
Intérêt
Les fausses images de superpositions de la mammographie vont être décomposées plan par plan, ce qui permettra de confirmer qu’il n’y a pas de lésion associée.
Les petits cancers, parfois cachés par la densité mammaire de contact, seront mieux visualisés sur les coupes passant à leur niveau.
L’interprétation de la mammographie s’en trouve ainsi facilitée et plus performante.C’est un examen, par sa simplicité de mise en œuvre, peut se concevoir en dépistage systématique.
- 3
L'échographie
L’échographie est une technique d’imagerie numérique basée sur l’émission et la réception d’ultrasons.
La technique consiste à balayer le sein avec une sonde qui émet et reçoit les ultrasons. Un gel cutané (ne tachant pas, non allergénique) permet de créer une interface directe entre la sonde et la peau évitant l’air qui constitue un barrage aux ultrasons.
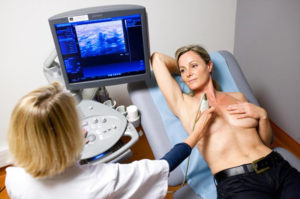
Elle est indiquée pour préciser certaines images inhabituelles en mammographie, ou lorsque les seins sont denses (riches en tissu glandulaire) car la mammographie peut être moins performante.
Elle permet de repérer et de diriger l’aiguille lors de la réalisation de prélèvement.
- 4
L'IRM
L’IRM ou Imagerie par Résonance Magnétique est une technique qui (comme l’échographie) ne fait pas appel aux rayons X : il n’y a donc pas de danger connu pour l’organisme.
Les indications
Cet examen est utile dans un certain nombre de cas :
– Suivi de patientes opérées en particulier en cas de radiothérapie. L’IRM permet d’étudier les zones cicatricielles et de détecter d’éventuelles récidives.
– Dépistages des femmes jeunes ayant un facteur de risque accru dans le cadre de mutations génétiques
– Certaines anomalies ne faisant pas leur preuve en mammographie et en échographie.
– L’étude de prothèses mammaires, notamment en silicone.Déroulement de l’examen
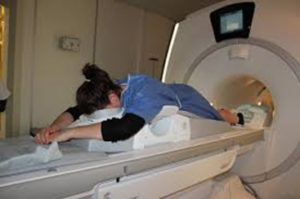
La patiente est couchée sur le ventre sur une table mobile munie de deux ouvertures pour laisser passer les seins.
La plupart du temps, une injection de produit de contraste par voie intra-veineuse est nécessaire afin de sensibiliser l’analyse (produit de contraste à base de GADOLINIUM prescrit lors de la prise de rendez vous).
L’examen dure 20 minutes.Contre-indications
Les contre-indications de l’IRM, à savoir : pace maker, valve cardiaque, éclat métallique, implant cochléaire, appareil auditif…
Résultats
Ils vous seront communiqués à l’issue de l’examen par le médecin radiologue.
